Рак мочевого пузыря – тяжелая онкологическая патология, единственно возможным методом лечения и продления жизни при которой сегодня является хирургическое вмешательство.
Врачи часто уточняют код рака мочевого пузыря по МКБ 10, поскольку эта патология – одна из самых распространенных.
В структуре онкозаболеваемости в нашей стране это заболевание занимает 7 место у лиц мужского пола, и 18 место – у женского.
Чаще всего им болеют люди пожилого и старческого возраста.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рак мочевого пузыря – тяжелое прогрессирующее рецидивирующее онкологическое заболевание, в большинстве случаев приводящее человека к инвалидности и смерти.
К сожалению, система его активной диагностики в России несовершенна, а между тем подозрение на опухоль МП требует проведения тщательной дифференциации.
Этиология и патогенез РПМ
К причинам развития этого заболевания относят отягощенную наследственность, длительный прием гормональных препаратов и воздействие канцерогенных веществ на уротелий.
ЗНО имеет полиэтиологическую природу. Специалисты-онкологи убеждены, что основная его причина кроется в воздействии канцерогенных веществ, выделяемых с мочой, на слизистую оболочку органа (уротелий).
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
МКБ 10
Рак мочевого пузыря по МКБ-10 отмечается кодом С67.
В ходе оформления медицинских документов врач информирует пациента о следующих моментах:
- Клиническая картина.
- Формы и методы терапии заболевания.
- Ожидаемые результаты лечения.
Лечение обговаривается с пациентом еще на этапе оформления документов. Решение принимается после того, как пациент получил от врача исчерпывающую информацию о своей болезни и услышал ответы на все интересующие вопросы.
При этом врач должен объяснить больному, что нет ничего постыдного в заболевании. Пациента важно познакомить с научно-популярной литературой о симптоматике РМП, его клиническом течении, осложнениях.
Диагностика и лечение
В самом начале злокачественный процесс, как правило, ничем не проявляется или проявляет признаки схожести с другими заболеваниями мочевыделительной системы – мочекаменной болезнь, инфекциями мочевыводящих путей, простатитом (у мужчин).
Основным симптомом РПМ является гематурия – наличие крови в моче. При этом заболевание проявляется как однократным эпизодом гематурии или микрогематурией, так и тотальной макрогематурией, приводящей к тампонаде мочевого пузыря.
Размеры опухоли и стадии заболевания не связаны с размером новообразования. На первых стадиях заболевания однократный или повторяющийся эпизод гематурии может быть единственным признаком болезни, что в результате приводит к позднему обращению больного к специалисту и дезориентирует лечащего врача.
Еще одним симптомом РМП (код МКБ-10 – С67) может быть дизурия — частое болезненное мочеиспускание с наличием императивных позывов.
Механизм возникновения дизурии при разных формах и стадиях опухоли различается — так у пациентов c T in situ это состояние обусловлено изменением порога чувствительности рецепторного аппарата в структурах, формирующих возникновение позыва на мочеиспускание.
При инфильтрирующих формах рака частое мочеиспускание связано с ригидностью стенок и уменьшением емкости МП из-за обширного поражения новообразованием.
Боль в области лобка на первых стадиях ассоциирована с актом мочеиспускания, но со временем приобретает постоянный характер.
Кроме того, боль может возникать в области наружных половых органов и области крестца. Эти признаки говорят о местом распространении опухолевого процесса.
Читайте также: Детская нервность код по мкб
Боль в области поясницы связана с перекрытием устьев мочеточника новообразованием и развитием гидронефроза. Боль в костях, как правило, возникает на поздних стадиях и связана с метастатическим поражением скелета.
Выделяется группа симптомов, позволяющих сделать заключение о генерализации опухолевого процесса и начале интоксикации организма.
К ним относятся:
- общая слабость;
- быстрая утомляемость;
- потеря массы тела без каких-либо специальных усилий;
- анорексия;
- субфебрильная температура, и др.
Лечение
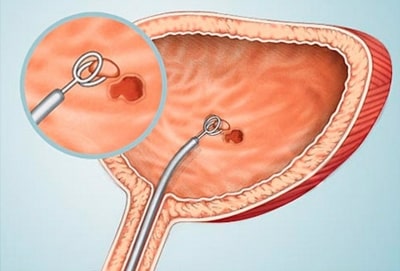
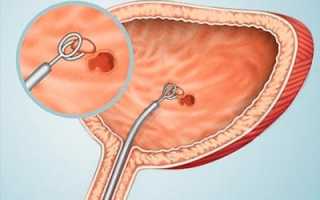
Пациентам с мышечно-неинвазивной формой рака мочевого пузыря (код в МКБ-10 – С67) показана трансуретральная резекция (ТУР). При тотальном поражении МП рекомендовано проведение цистэктомии.
Цель лечения в данном случае:
- удаление опухоли;
- профилактика рецидива заболевания;
- предотвращение развития инфильтративного ЗНО.
ТУР предполагает удаление всех видимых опухолей, отдельно – экзофитного компонента и основания новообразования. Специалистам важно разработать тактику дальнейшего лечения пациента.
Осложнения трансуретральной резекции:
- кровотечения;
- перфорация стенки МП.
Повторная операция проводится в следующих случаях;
- После неполного удаления опухоли в ходе первой процедуры (для исключения опухолей TaG1 и первичного РМП, если после в первоначальном образце не было мышечной ткани).
- Во всех случаях ЗНО в стадии Т1.
- При всех опухолях G3 за исключением первичного РМП.
На сегодняшний день специалисты не пришли к единому мнению относительно стратегии и времени выполнения повторной ТУР. Процедура должна включать резекцию первичной локализации опухоли.
Однако повторное вмешательство рекомендуется проводить не раньше, чем через 2-6 месяцев после выполнения первичной процедуры.
После удаления очагов опухоли Та и Т1 существенно возрастает риск развития резидуальной (остаточной) опухоли — после резекции опухолей Т1 она определяется у 33–53 процентов пациентов.
Более того, стадия опухоли часто недооценивается при первоначальной резекции. Вероятность того, что Т1-опухоль была недооценена и при повторной резекции будет обнаружен рак с инвазией в мышечный слой, составляет 4-25 %.
В некоторых исследованиях этот риск увеличивался до 50 % при проведении серии радикальных цистэктомий, хотя они были выполнены только отобранным пациентам.
Лечение высокодифференцированных опухолей Та, Т1 и опухолей Т2 различается, поэтому очень важно определить стадию ЗНО стадии опухоли. Доказано, что повторная ТУР увеличивает статистику по безрецидивной выживаемости.
Разработка дальнейшей тактики лечения зависит от прогностических факторов возникновения рецидива и прогрессии у пациентов с мышечно-неинвазивным РМП.
Не рекомендуется откладывать проведение радикальной цистэктомии более чем на 90 дней в связи с высоким риском прогрессии заболевания и раково-специфической смерти.
У мужчин проводится удаление единым блоком мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, простаты с семенными пузырьками, а также двусторонняя тазовая лимфаденэктомия.
Если имеется опухолевое поражение простатической части уретры, показано проведение уретерэктомии.
Мужчинам показана нервосберегающая операция с сохранением кавернозных сосудисто-нервных пучков.
Это позволит в будущем предупредить проблемы с потенцией. Объем вмешательства для женщин — двустороннаяя тазовая лимфаденэктомия в сочетании с передней экзентерацией таза либо удаление мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, а также удаление матки с придатками и резекция передней влагалищной стенки.
Удаление регионарных лимфатических узлов позволяет улучшить показатели 5-летней выживаемости по сравнению с традиционной методикой хирургического лечения.
При радикальном вмешательстве не рекомендовано удаление уретры, которая в дальнейшем будет служить для вывода мочи из организма.
На данный момент проводится изучение проведения лапароскопической и робот-ассистированной цистэктомиии при раке мочевого пузыря (код МКБ-10 – С67).
Эти методики в основном показаны при инвазивной форме заболевания. Однако однозначных данных в пользу преимущества малоинвазивных методик на данный момент нет.
Для пациентов старческого возраста радикальная цистэктомия является опциональным методом, а сам больной должен быть подробно проинформирован обо всех плюсах и минусах данного хирургического вмешательства.
Предоперационная подготовка кишечника перед проведением вмешательства не рекомендуется.
Смотреть список литературы